Análisis crítico de la (in)eficacia de las mascarillas. Metodologías, evidencias, inferencias lógicas y conclusiones.
Una mirada detallada al conocimiento acumulado durante estos cuatro años basada en la evidencia RCT disponible, incluyendo respuestas a las principales críticas sobre esta metodología.
Introducción
En esta entrada - que asumo será extensa - trataremos varios puntos: por un lado, cuál es el estándar de oro para evaluar la eficacia de una intervención no farmacológica (como las mascarillas). Por otro, qué problemática plantea y qué críticas recibe este tipo de metodología, y cuáles serías las alternativas. Asimismo analizaremos cuáles son las principales evidencias y fuentes acumuladas durante estos años - así como desde la pandemia de gripe española - y por último valoraremos otros estudios, para cerrar con las principales conclusiones e inferencias lógicas que se pueden obtener.
RCT ¿el estándar de oro?
Los ensayos clínicos aleatorizados controlados (RCT, por sus siglas en inglés), comúnmente conocidos como "randomised controlled trials", son considerados el estándar de oro en la evidencia científica debido a que aseguran la robustez y validez de los resultados obtenidos. Cuando están bien hechos, la aleatorización y la existencia de un grupo control implican un diseño metodológico riguroso que contribuye a la objetividad de los resultados obtenidos, por varios motivos:
Minimiza el sesgo en la selección de la muestra y garantiza que las características conocidas y desconocidas que pueden influir en los resultados se distribuyen de manera equitativa entre los grupos, permitiendo comparaciones más válidas y eliminando posibles factores de confusión.
Permite implementar la metodología de “doble ciego”, donde ni los participantes ni los investigadores conocen la asignación de intevención, lo que minimiza la influencia de expectativas y prejuicios, mejorando la validez de los resultados.
Aumenta la probabilidad de que los resultados del estudio sean generalizables a la población en general, algo esencial para aplicar los hallazgos a contextos clínicos y poblacionales más amplios.
Facilita la inferencia causal, ya que controla tanto los factores conocidos como los desconocidos que podrían influir en los resultados. Esto permite una mayor confianza al atribuir efectos directos del tratamiento sobre los resultados observados, descartando los efectos indirectos.
Facilita la replicabilidad y verificabilidad de los estudios: otros investigadores pueden repetir el ensayo bajo condiciones similares para validar los resultados, fortaleciendo la confianza en la evidencia.
En conjunto, estos elementos convierten a los RCT en la opción preferida cuando se busca establecer la eficacia y seguridad de intervenciones médicas, contribuyendo a la toma de decisiones basada en evidencia en la práctica clínica y en la formulación de políticas de salud, tal y como se defiende (por ejemplo) en este artículo.
Es cierto - sin duda - que no todos los RCT son buena ciencia. A ello aluden otros textos (como éste) que proponen la mayor fiabilidad de los estudios sociales aplicados - en este caso - a la teoría de género. La crítica de que los RCTs son “machistas” ya obvia cualquier intento adicional de debate.
Añado que la crítica sobre que los RCTs son mala ciencia “per se” y que en su lugar son mucho mas recomendables los estudios de ingeniería (típica de los defensores del contagio a distancia) es tan mediocre que ni me molestaré en desacreditarla: lo hace ella sola.
¿Entonces los RCTs no tienen limitaciones?
Sí, por supuesto. Los RCTs tienen limitaciones en muchos casos de práctica médica, ya que en diversas ocasiones no es posible establecer un diseño controlado del estudio para llegar a las conclusiones.
Es precisamente el caso que nos ocupa: por motivos éticos no es posible coger un grupo de personas, dividirlo en dos, exponer al virus a unos con mascarilla y a otros sin ella y verificar el resultado. Por ello entran en juego varias alternativas, pero TODAS se basan en la observación de lo que sucede en el mundo real.
Los estudios quasiexperimentales. Volveremos sobre este punto más adelante.
Los estudios observacionales de alta calidad.
Este tipo de estudios, si bien no alcanzan el 100% de un RCT, se aproximan, y aportan en cambio otra serie de beneficios adicionales: cuando están bien hechos, tienen en cuenta la impredecibilidad del mundo real. Los estudios controlados permiten - por ejemplo - controlar el perfecto ajuste de una intervención no farmacológica (NPI) pero los estudios observacionales permiten saber no la praxis teórica, sino la real, que puede echar por tierra el valor de la NPI cuando la adherencia de la población a los procesos no es la esperada. Y la eficacia debe medirse en el mundo real, no en laboratorio.
Bien, entendido. Vamos a la evidencia anterior a 2020
Para detallar la evidencia, lo primero que hay que considerar es que no estamos ante un debate nuevo o “lo que hemos aprendido desde 2020”. El debate de la eficacia de las mascarillas nació en la pandemia de gripe española, donde ya se pedía cárcel para el que no la usara.
Por eso durante muchos años se ha tratado de continuar realizando estudios que intentaran demostrar la eficacia de las mascarillas para la prevención de enfermedades respiratorias, como éste. Ojalá hubieran sido útiles: nos habríamos ahorrado infinidad de epidemias.
Sin embargo todos esos estudios adolecían de la característica común que asimismo veremos a partir de 2020 aplicado al COVID, y es que no se trataba de estudios de alta cavidad realizados con métodos de aleatorización y grupo control que permitieran evaluar realmente la eficacia de las mascarillas en grupos comparables.
Así, en el ejemplo puesto en el párrafo anterior el estudio se limitaba a medir si la persona expulsaba menor cantidad de aerosoles o de fómites con la mascarilla puesta, sin medir en ningún caso la infectividad ni tampoco el riesgo de contagio, dado que se hacía con personas sanas.
Por ese motivo la OMS en su revisión de 2019 disponible aquí mantenía y defendía que las mascarillas NO eran eficaces contra las enfermedades respiratorias, incluyendo toda la evidencia disponible.
Pero vamos más allá. Existen dos instituciones en el mundo que trabajan en la medicina basada en evidencia, y que destacan por la solidez y fiabilidad de sus análisis: la Fundación Cochrane y el Centro de Medicina basada en Evidencia de la Universidad de Oxford.
Y qué decían ambas? Pues esencialmente lo mismo que la OMS. Sus estudios están disponibles aquí y aquí respectivamente: no hay evidencia estadística significativa.
Pero ausencia de evidencia no es evidencia de ausencia
Es cierto. Pero - como apuntaba al principio - es imposible obtener una evidencia de ausencia, dado que iría contra la ética que debe presidir los estudios científicos. Pero sí podemos hacer una inferencia lógica, que es la misma que hacía la OMS: si TODOS los estudios con solidez científica hasta la fecha demostraban ausencia de evidencia, parece razonable pensar que era equivalente a la evidencia de ausencia.
Y añado algo más: las medidas de intervención (farmacológicas y no farmacológicas) tienen un componente adicional, ya que se aplican sobre personas sanas. Por eso su aplicación debe hacerse SOLAMENTE cuando existan pruebas fundadas de eficacia, algo que no ha sucedido nunca con las mascarillas. Así lo establece el Código de Deontología Medica en vigor en España en su art. 22.
Sobre este punto, me permito recomendar este magnífico texto de 2002 sobre la ética de la medicina preventiva para terminar este apartado.
Vamos a la pandemia
Para entender la evolución de la mascarilla en la pandemia, tenemos que hacer un poco de historia.
En consonancia con los datos expuestos hasta ahora, el CDC había recomendado no usar mascarillas para prevenir el covid, como se puede leer aqui. Sin embargo, el 15 de julio el CDC cambió su mensaje para que el público usara mascarillas de forma masiva y obligatoria para controlar la pandemia, y detrás del CDC fue casi todo el mundo.
Este cambio se produjo SOLAMENTE con los siguientes informes:
Encuesta telefónica observacional autoinformada y sin grupo control que, en base a recuerdos previos no verificados y sin grupo control, concluyó que "Las mascarillas pueden ayudar a reducir la probabilidad de infección COVID19 en más del 80%".
Investigación de 2 peluqueros de Missouri.
Investigación de un brote en campamentos nocturnos de Georgia.
Investigación de un brote escolar en California.
Ninguno de ellos tenía una metodología que permitiera evaluar la eficacia de las mascarillas (como reconoce explícitamente la Asociación Norteamericana de Medicina Interna) pero el CDC los aceptó como válidos y cambió su recomendación en base a ello. Y como digo, detrás la mayor parte del mundo.
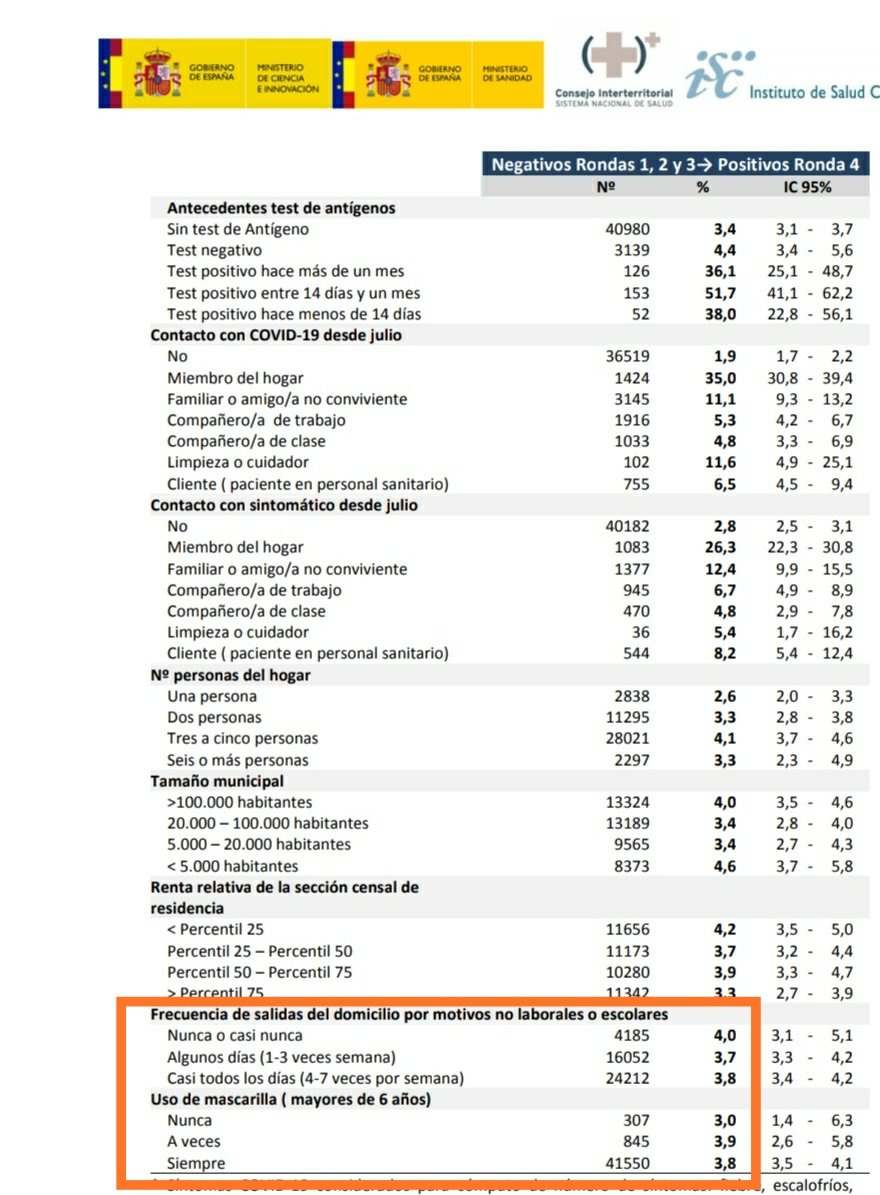
En España disponíamos del estudio de seroprevalencia, que con sus muchas limitaciones apuntaba a que las personas con mascarilla se contagiaban igual o mas que los que no la usaban. También una comunidad autónoma del norte de España elaboró un estudio en transportes con el mismo resultado: ineficacia. El estudio se guardó en un cajón y fue censurado.
¿Solo eso?
A continuación comenzó una carrera por parte de la Administración norteamericana y del resto de administraciones de prácticamente todo el mundo por enfatizar e imponer la importancia de la mascarilla. Como aquí hablamos exclusivamente de evidencias no vamos a juzgar las intenciones, aunque parece evidente que los gobiernos encontraron una manera de responsabilizar al público y de eludir sus responsabilidades: “necesitaban” que funcionara.
Por otro lado, y de forma añadida, sucedieron tres cosas:
El CDC perdió su independencia política y comenzó a hacer seguidismo de los criterios de las autoridades del Partido Demócrata, tal y como denunció JAMA exigiendo además el derecho de censura sobre los estudios que se publicaran en lo sucesivo.
Como consecuencia, estudios de 2020 y 2021 que apuntaban a la ineficacia de las mascarillas como este fueron silenciados cuando no directamente censurados.
Se dió voz durante tres años a estudios manifiestamente inútiles o directamente manipulados (veremos en el punto siguiente).
Mala ciencia
Aqui doy voz literalmente a la Asociación Norteamericana de Medicina Interna, que ha revisado todos los estudios que ha publicado o citado en su boletín semanal.
We found that, while <20% of MMWR studies pertaining to masks generated any statistical evidence of mask effectiveness and no randomized investigations were published, more than 75% of the publications arrived at a favorable conclusion about using masks, and 70% of studies testing masks used causal language. Similarly, language about the studies’ implications, including the importance of masking, was used in multiple publications despite lack of supporting evidence.
Es decir, pese a que ninguno de los estudios publicados (77) eran aleatorizados, y que solo un 15% presentaron evidencia estadistica significativa (mediocre) se defendió que en un 75% de los casos los estudios apoyaban la utilidad de la mascarilla.
En dos palabras, se hizo mala ciencia de libro por motivos políticos, tal y como se reconoce en el mismo texto.
¿Podemos ver algun ejemplo de mala ciencia?
Por supuesto, aqui hay tres:
Un estudio de PNAS que defendía la utilidad de la mascarilla, y que era de tan mala calidad que decenas de académicos pidieron que se retirara.
El estudio de Bangladesh que solo defendía una mejora en unas decenas de casos sobre centenares de miles y que fue posteriormente impugnado, pero que se presentó como evidencia de eficacia.
Un meta tan mediocre del BMJ … que el propio BMJ tuvo que retractarse de las conclusiones.
Bueno pero ¿hay estudios “decentes” que defiendan la mascarilla?
La respuesta breve es NO.
La respuesta larga es que en ciencia no todo es blanco o negro, y que hay estudios de mala calidad y con evidencia muy mediocre, pero que en general todos los estudios RCT hablan de “little to no effect”.
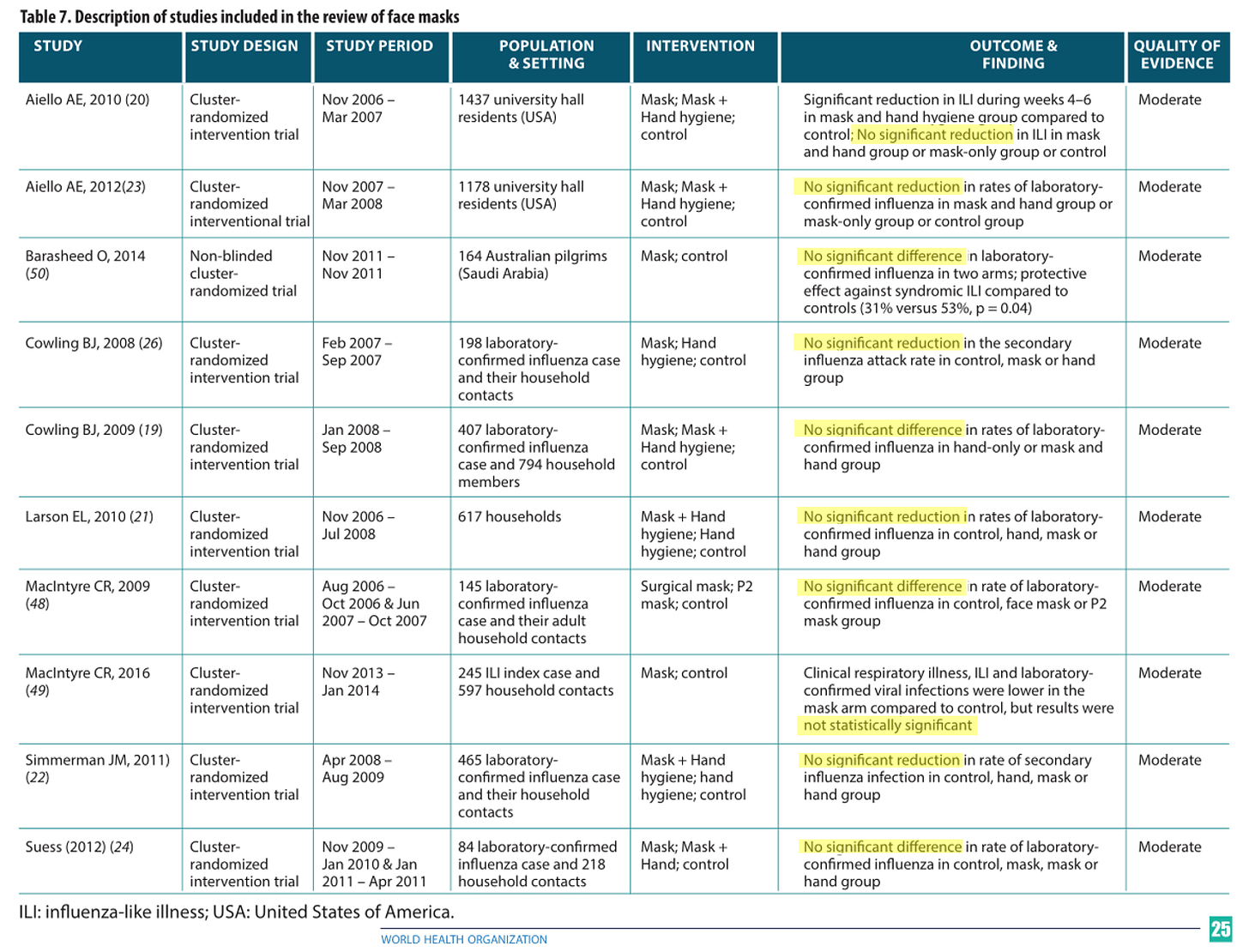
Así lo detalló la Cochrane en su revisión de 2023 despues de analizar 78 estudios.
Por cierto, se suele decir que la Cochrane retiró o modificó el estudio. Es falso. La directora, contra la opinión por cierto de los responsables del estudio, se limitó a matizar que “ausencia de evidencia no es evidencia de ausencia” (lo que ya sabemos) mientras que los autores insistieron en que la ausencia de evidencia en este caso, con los medios disponibles y miles de millones de contagiados y usuarios, sí puede entenderse como evidencia de ausencia.
¿Se han publicado más estudios durante 2023?
La respuesta es sí, y todos en la misma línea. Vamos a citar algunos.
El estudio quasiexperimental que se realizó en Cataluña en 2022 con una N de 600.000, que fue revisado y aprobado por pares y que demuestra el “little to no effect” en colegios.
Otro estudio quasiexperimental publicado hace pocas semanas en Gran Bretaña y que confirma el “little to no effect” en entornos hospitalarios cuando se produjo la retirada de las mascarillas.
Por este motivo hablaba antes de los estudios quasi como sustitutos de los RCT puros. Porque cuando por motivos eticos no es posible desarrollar un RCT puro, un quasi con una N suficientemente grande y bien aleatorizado se aproxima de tal forma que es perfectamente asumible como estandar de oro.
Otros estudios en Noruega, Dinamarca y otros países llegaron a las mismas conclusiones.
Conclusión
Podemos extraer estas conclusiones como fin de este texto:
La evidencia científica hasta 2020 era consistente: las mascarillas no servían como medida general contra virus respiratorios, excepto en casos puntuales (aislamiento aéreo) donde ya se usaban sin debate.
La evidencia desde 2020 siguió en la misma línea, pero las autoridades utilizaron falsas evidencias por motivos políticos para cambiar la recomendación.
La evidencia en sentido contrario fue censurada.
Se hizo mala ciencia durante tres años con estudios falsos o manipulados.
Con la desaparición de la pandemia, la evidencia de 2023 ha vuelto a demostrar que las mascarillas nunca funcionaron, ni siquiera en entornos hospitalarios.






No funciona el enlace a la revisión Cochrane de 2023